درد دیسک کمر یکی از شایعترین دردهای اسکلتی-عضلانی است که میتواند کیفیت زندگی افراد را به شدت تحت تأثیر قرار دهد و برای رهایی از دیسک کمر، ابتدا نیاز به تشخیص دقیق نوع و شدت عارضه دارید و سپس میتوانید با ترکیبی از روشهای درمانی محافظهکارانه نظیر استراحت فعال، فیزیوتراپی، دارو درمانی و تغییر سبک زندگی، به بهبودی چشمگیری دست یابید؛ این عارضه که با بیرونزدگی یا پارگی دیسکهای بین مهرهای همراه است که اغلب با درد، بیحسی و ضعف در ناحیه کمر و پاها خود را نشان میدهد. در این مقاله جامع، مسیر رهایی از دیسک کمر را با جزئیات کامل و بر اساس رویکردهای پزشکی مدرن، از خودمدیریتی و درمانهای خانگی تا پیشرفتهترین روشهای غیرجراحی و جراحی، برای شما تبیین خواهد کرد که در ادامه با ما همراه باشید.
۱. دیسک کمر چیست؟ فهم آناتومی و مکانیسم آسیب
دیسکهای بین مهرهای ساختارهایی ژلهایمانند هستند که بین هر دو مهره قرار گرفتهاند و نقش کمکفنر یا بالشتک را ایفا میکنند. این دیسکها به ستون فقرات انعطافپذیری میدهند و فشارهای وارده را جذب میکنند. هر دیسک از دو بخش اصلی تشکیل شده است: یک هسته داخلی ژلاتینی و نرم به نام «نوکلئوس پالپوزوس» و یک لایه خارجی فیبری و محکم به نام «آنولوس فیبروزوس».
دیسک کمر زمانی دچار مشکل میشود که به هر دلیلی، این ساختار ظریف آسیب ببیند. مکانیسم آسیب معمولاً شامل فشار بیش از حد یا نامناسب به دیسک است که منجر به تغییر شکل آن میشود. رایجترین انواع آسیب دیسک کمر عبارتند از:
- بیرونزدگی (Bulging Disc): در این حالت، لایه خارجی دیسک (آنولوس فیبروزوس) ضعیف شده و دچار برآمدگی میشود، اما هنوز پاره نشده است. هسته داخلی شروع به فشار آوردن به دیواره خارجی میکند و دیسک از جایگاه طبیعی خود خارج میشود.
- فتق (Herniated Disc): اگر فشار بیشتر شود یا آسیب شدیدتر باشد، لایه خارجی دیسک پاره شده و بخشی از هسته ژلاتینی از طریق این پارگی به بیرون نشت میکند. این وضعیت را فتق دیسک مینامند. فتق دیسک میتواند به اعصاب نخاعی مجاور فشار وارد کند و علائم دردناکی ایجاد نماید.
- پارگی دیسک: این شدیدترین شکل آسیب است که در آن پارگی کامل در آنولوس فیبروزوس رخ داده و مقدار قابل توجهی از هسته دیسک به بیرون نشت کرده و فضای کانال نخاعی را اشغال میکند. این حالت معمولاً با درد شدید و علائم عصبی بارزی همراه است.
- کاهش ارتفاع دیسک (Degenerative Disc Disease): با افزایش سن، دیسکها به تدریج آب خود را از دست میدهند و ارتفاع آنها کاهش مییابد. این خشکی و کاهش ارتفاع میتواند انعطافپذیری دیسک را کم کرده و آن را مستعد آسیبپذیری و درد کند. در موارد حاد، کاهش ارتفاع شدید میتواند منجر به تنگی کانال نخاعی و فشار بر ریشههای عصبی شود.
علل اصلی دیسک کمر
عوامل متعددی میتوانند به آسیب دیسک کمر منجر شوند. شناخت این علل برای پیشگیری و درمان دیسک کمر حیاتی است:
عوامل سبک زندگی
- نشستن طولانیمدت: نشستن به مدت طولانی، به خصوص با وضعیت بدنی نامناسب، فشار زیادی به دیسکهای کمر وارد میکند و از علل شایع دیسک کمر است.
- بلند کردن نامناسب اجسام: بلند کردن اجسام سنگین با خم کردن کمر به جای زانوها، یکی از مهمترین علل ناگهانی فتق دیسک است.
- سیگار کشیدن: نیکوتین و سایر مواد شیمیایی موجود در سیگار، جریان خون به دیسکها را کاهش داده و آنها را دهیدراته و ضعیف میکنند.
- اضافه وزن و چاقی: وزن اضافی، به خصوص در ناحیه شکم، فشار مداومی بر دیسکهای کمر وارد میکند و خطر آسیب را افزایش میدهد.
عوامل بیولوژیکی
- افزایش سن: با گذشت زمان، دیسکها به طور طبیعی آب خود را از دست داده و خاصیت ارتجاعی خود را از دست میدهند و مستعد آسیب میشوند.
- بارداری: تغییرات هورمونی و افزایش وزن در دوران بارداری میتواند فشار روی ستون فقرات را افزایش داده و به دیسکها آسیب برساند.
- ژنتیک: برخی افراد به دلیل عوامل ژنتیکی، مستعدتر به مشکلات دیسک هستند.
فعالیتهای خاص
- ورزشهای غیراصولی: انجام حرکات ورزشی سنگین یا نادرست، به ویژه در رشتههایی مانند وزنهبرداری، کشتی، فوتبال و هنرهای رزمی، میتواند باعث آسیب به دیسکها شود.
- لرزش کل بدن: افرادی که در مشاغلی با لرزش مداوم (مانند رانندگان ماشینهای سنگین یا اپراتورهای ماشینآلات) فعالیت میکنند، بیشتر در معرض خطر هستند.
- حرکات ناگهانی و چرخشی: پیچش ناگهانی کمر، به خصوص همراه با بلند کردن بار، میتواند به دیسکها آسیب جدی برساند.
دیسک کمر یک مشکل شایع است که میتواند از بیرونزدگی خفیف تا پارگی کامل دیسک متغیر باشد و با درد، بیحسی و ضعف همراه است. شناخت علل اصلی آن، از سبک زندگی نامناسب گرفته تا عوامل ژنتیکی و بیولوژیکی، اولین گام در جهت پیشگیری و درمان مؤثر است.
۲. علائم دیسک کمر: از دردهای خفیف تا نشانههای هشداردهنده
علائم دیسک کمر میتواند از یک درد مبهم و خفیف تا دردهای شدید و ناتوانکننده متغیر باشد و بستگی به محل و شدت آسیب دیسک، و همچنین میزان فشاری که به ریشههای عصبی وارد میکند، دارد.
علائم اولیه و رایج
این علائم معمولاً نشاندهنده شروع مشکل دیسک کمر هستند و ممکن است به مرور زمان تشدید شوند:
- کمردرد: دردی که در ناحیه پایین کمر حس میشود و میتواند هنگام نشستن طولانی، سرفه، عطسه یا خم شدن بیشتر شود.
- انتشار درد به پا (سیاتیک): یکی از مشخصترین علائم دیسک کمر، دردی است که از کمر به باسن و سپس به پشت یا کنار پاها کشیده میشود و ممکن است تا انگشتان پا نیز برسد. این درد که به آن سیاتیک میگویند، ناشی از فشار دیسک بر عصب سیاتیک است.
- بیحسی و گزگز: حس خوابرفتگی، بیحسی یا سوزن سوزن شدن در ناحیه کمر، باسن یا پاها، به دلیل اختلال در انتقال پیامهای عصبی.
- ضعف عضلانی: کاهش قدرت در عضلات پاها، که ممکن است راه رفتن، ایستادن یا بلند کردن اجسام را دشوار کند.
تفاوت علائم دیسک کمر خفیف و شدید
علائم دیسک کمر خفیف معمولاً با درد مبهم و متناوب در ناحیه کمر همراه است که با استراحت بهبود مییابد. ممکن است فرد فقط در زمانهای خاصی احساس ناراحتی کند و فعالیتهای روزمره او چندان تحت تأثیر قرار نگیرد. در مقابل، علائم دیسک کمر شدید شامل درد پایدار و شدید در کمر و پاها، همراه با انتشار درد تیز به باسن و ساق پا است. این درد ممکن است به حدی باشد که فرد را مجبور به خم شدن به یک طرف کند و حتی توانایی انجام کارهای روزمره را از او بگیرد.
علائم دیسک کمر در پاها
گاهی اوقات درد کمر در فرد مبتلا به دیسک کمر احساس نمیشود و تنها علائم در پاها بروز میکنند. این علائم میتوانند شامل درد، بیحسی، خوابرفتگی، سوزن سوزن شدن یا احساس سوزش باشند. محل دقیق درد در پا بستگی به ریشه عصب درگیر دارد. برای مثال، درد ممکن است در قسمت داخلی ران یا کشاله ران تا زانو یا در پشت ساق پا حس شود.
علائم پارگی دیسک کمر
پارگی دیسک معمولاً با شدیدترین علائم همراه است. علاوه بر دردهای شدید کمر و پا، فرد ممکن است اسپاسمهای عضلانی شدید، ضعف عمیق در پاها و حتی بیاختیاری ادرار یا مدفوع را تجربه کند. این وضعیت یک اورژانس پزشکی محسوب میشود و نیاز به مراقبت فوری دارد.
نشانههای هشداردهنده و اورژانسی
برخی علائم نیاز به مراجعه فوری پزشکی دارند، زیرا ممکن است نشاندهنده فشردگی شدید عصبی باشند:
- اختلال در کنترل ادرار یا مدفوع (سندرم دم اسب).
- ضعف پیشرونده و شدید در یک یا هر دو پا.
- بیحسی فزاینده در ناحیه کشاله ران و اطراف مقعد.
- درد شدید و ناگهانی که با هیچ موقعیتی تسکین نمییابد.
روشهای تشخیص دیسک کمر
تشخیص دقیق دیسک کمر برای انتخاب بهترین روش درمان دیسک کمر اهمیت زیادی دارد. پزشک با ترکیبی از روشها به این تشخیص میرسد:
- معاینه بالینی: پزشک با بررسی سابقه پزشکی، ارزیابی وضعیت رفلکسها، قدرت عضلانی، دامنه حرکتی و محل درد، به تشخیص اولیه دست مییابد.
- تصویربرداری:
- ام آر آی (MRI): بهترین روش برای مشاهده دیسکها، نخاع و ریشههای عصبی و تشخیص دقیق بیرونزدگی، فتق یا پارگی دیسک.
- سی تی اسکن (CT Scan): برای مشاهده ساختارهای استخوانی و جزئیات بیشتر در برخی موارد.
- اشعه ایکس (X-Ray): عمدتاً برای رد کردن سایر مشکلات استخوانی و ارزیابی تراز ستون فقرات.
- میلوگرام: تزریق ماده حاجب به فضای اطراف نخاع و سپس تصویربرداری با اشعه ایکس یا CT Scan برای نشان دادن فشار بر روی اعصاب.
- تستهای عصبی:
- الکترومیوگرافی (EMG) و مطالعات هدایت عصبی (NCS): این تستها فعالیت الکتریکی اعصاب و عضلات را اندازهگیری میکنند تا محل و شدت آسیب عصبی را مشخص کنند.
برای سهولت در درک روشهای تشخیص، جدول زیر خلاصه ای از آنها را ارائه میدهد:
| روش تشخیص | هدف و کاربرد |
|---|---|
| معاینه بالینی | بررسی علائم، رفلکسها، قدرت عضلانی و دامنه حرکتی |
| ام آر آی (MRI) | تصویربرداری دقیق از دیسکها، نخاع و اعصاب (بهترین برای بافت نرم) |
| سی تی اسکن (CT Scan) | تصویربرداری با جزئیات بیشتر از ساختارهای استخوانی و دیسک |
| اشعه ایکس (X-Ray) | بررسی تراز استخوانی و رد کردن شکستگی یا آرتریت |
| میلوگرام | تشخیص فشردگی عصبی با تزریق ماده حاجب و اشعه ایکس/CT |
| NCS/EMG | ارزیابی عملکرد اعصاب و عضلات برای تعیین آسیب عصبی |
۳. گامهای اولیه و درمانهای خانگی دیسک کمر
پس از تشخیص دیسک کمر، در بسیاری از موارد، درمان دیسک کمر بدون جراحی و با رویکردهای محافظهکارانه آغاز میشود. این گامهای اولیه و درمانهای خانگی میتوانند به تسکین درد، کاهش التهاب و بهبود عملکرد کمک کنند و بخش مهمی از مسیر رهایی از دیسک کمر هستند.
اهمیت استراحت فعال و پرهیز از بیتحرکی مطلق
تصور قدیمی مبنی بر استراحت مطلق طولانیمدت برای دیسک کمر، امروزه منسوخ شده است. در حالی که استراحت کوتاهمدت (حدود ۱ تا ۲ روز) میتواند به کاهش درد شدید کمک کند، استراحت بیش از حد میتواند منجر به خشکی مفاصل، ضعف عضلانی و طولانیتر شدن دوره بهبودی شود. منظور از «استراحت فعال»، پرهیز از فعالیتهای تشدیدکننده درد و در عین حال حفظ فعالیتهای سبک و ملایم است. پیادهروی کوتاه و منظم (در صورت عدم افزایش درد) و انجام حرکات کششی ملایم زیر نظر پزشک یا فیزیوتراپیست، میتواند به بهبود گردش خون و انعطافپذیری کمک کند.
استفاده از کمپرس گرم و سرد
این روشها از بهترین راههای درمان دیسک کمر در منزل هستند:
- کمپرس سرد: در مراحل اولیه و حاد درد (۲۴ تا ۴۸ ساعت اول) که با التهاب همراه است، استفاده از کمپرس یخ به مدت ۱۵ تا ۲۰ دقیقه، چند بار در روز، میتواند به کاهش التهاب و بیحس کردن ناحیه دردناک کمک کند.
- کمپرس گرم: پس از فروکش کردن التهاب اولیه، گرمادرمانی (مانند کیسه آب گرم، حوله گرم یا حمام آب گرم) میتواند عضلات سفت را شل کند، اسپاسم را کاهش دهد و جریان خون را بهبود بخشد.
میتوانید به طور متناوب از کمپرس گرم و سرد استفاده کنید تا بهترین تسکین را بیابید.
تغییر عادات و ارگونومی صحیح: نشستن، ایستادن، خوابیدن، بلند کردن اجسام
اصلاح وضعیت بدنی و ارگونومی در فعالیتهای روزمره، نقش کلیدی در پیشگیری و درمان دیسک کمر دارد:
- نحوه صحیح نشستن: از صندلی با پشتی مناسب استفاده کنید و یک بالش کوچک یا حوله لوله شده را در گودی کمر قرار دهید. زانوها باید کمی بالاتر از باسن باشند و پاها صاف روی زمین قرار گیرند. هر ۳۰-۶۰ دقیقه یک بار از جای خود بلند شوید و کمی راه بروید.
- نحوه صحیح ایستادن: وزن بدن را به طور مساوی روی هر دو پا تقسیم کنید. شکم را کمی به داخل بکشید و شانهها را عقب نگه دارید. اگر مجبورید طولانی بایستید، یک پا را روی چهارپایه کوچک قرار دهید و هر چند دقیقه یک بار پاها را عوض کنید.
- نحوه صحیح خوابیدن: بهترین وضعیت خوابیدن، به پهلو با قرار دادن یک بالش بین زانوها یا به پشت با قرار دادن یک بالش زیر زانوها است. از خوابیدن روی شکم خودداری کنید.
- تکنیکهای صحیح بلند کردن اجسام: همیشه با خم کردن زانوها و حفظ صافی کمر، اجسام را بلند کنید. جسم را نزدیک بدن خود نگه دارید و از پیچش ناگهانی کمر در حین بلند کردن خودداری کنید.
ماساژ درمانی سطحی
ماساژ ملایم در ناحیه کمر میتواند به کاهش اسپاسم عضلانی، بهبود گردش خون و تسکین موقت درد کمک کند. این کار را میتوانید با کمک یک متخصص ماساژ یا حتی به صورت خوددرمانی با استفاده از توپهای کوچک انجام دهید.
داروهای مسکن بدون نسخه
برای کنترل دردهای خفیف تا متوسط، داروهای بدون نسخه مانند استامینوفن (تیلنول) و داروهای ضد التهاب غیر استروئیدی (NSAIDs) نظیر ایبوپروفن (ادویل، موترین) و ناپروکسن سدیم (الیو) میتوانند مفید باشند. این داروها به کاهش درد و التهاب کمک میکنند. اما مصرف آنها نباید طولانیمدت و بدون مشورت با پزشک باشد، زیرا NSAIDs میتوانند عوارض جانبی گوارشی و قلبی-عروقی داشته باشند.
کارهای مضر برای دیسک کمر
پرهیز از برخی فعالیتها برای محافظت از دیسک کمر و جلوگیری از تشدید درد ضروری است:
| فعالیت مضر | توضیح |
|---|---|
| بلند کردن اجسام سنگین به روش نادرست | خم کردن کمر به جای زانوها، چرخش تنه هنگام بلند کردن. |
| نشستن طولانیمدت بدون تغییر وضعیت | فشار مداوم بر دیسکها، به خصوص با حالت خمیده. |
| خم شدن و چرخش ناگهانی کمر | ایجاد فشار ناگهانی و آسیب به دیسک. |
| انجام ورزشهای سنگین و پرفشار بدون آمادگی | افزایش خطر آسیب، به ویژه برای دیسکهای مستعد. |
| پوشیدن کفش پاشنه بلند به مدت طولانی | تغییر انحنای طبیعی ستون فقرات و افزایش فشار بر کمر. |
| سیگار کشیدن | کاهش اکسیژنرسانی به دیسکها و ضعف آنها. |
| افزایش وزن قابل توجه | تحمیل بار اضافی بر ستون فقرات کمری. |
| حالتهای نامناسب خوابیدن (مانند خوابیدن روی شکم) | فشار به کمر و گردن. |
۴. درمان دیسک کمر بدون جراحی: گزینههای پزشکی و مکمل
هنگامی که گامهای اولیه و درمانهای خانگی برای تسکین علائم دیسک کمر کافی نباشند، پزشک ممکن است روشهای درمانی پیشرفتهتری را توصیه کند که همچنان در دسته درمان دیسک کمر بدون جراحی قرار میگیرند. این رویکردها شامل ترکیبی از فیزیوتراپی، دارو درمانی و مداخلات تخصصیتر است.
فیزیوتراپی و توانبخشی تخصصی
فیزیوتراپی یکی از مؤثرترین روشها در درمان دیسک کمر است و بخش جداییناپذیری از برنامه بهبودی محسوب میشود. یک فیزیوتراپیست ماهر میتواند با ارزیابی دقیق، برنامهای شخصیسازیشده برای شما طراحی کند:
- تمرینات تقویتی و کششی:
- ورزش برای دیسک کمر: تمریناتی مانند ورزشهای ویلیامز و مککنزی، که بر تقویت عضلات مرکزی بدن (شکم و کمر) و افزایش انعطافپذیری ستون فقرات تمرکز دارند. این تمرینات به کاهش فشار روی دیسکها و حمایت بهتر از ستون فقرات کمک میکنند.
- پیلاتس: پیلاتس نیز با تقویت عضلات عمقی شکم و کمر، ثبات ستون فقرات را بهبود میبخشد و میتواند در کاهش درد مؤثر باشد.
- مدالیتههای فیزیکی:
- اولتراسونددرمانی: استفاده از امواج صوتی با فرکانس بالا برای تسکین درد و کاهش التهاب.
- تحریک الکتریکی عضلات (TENS/EMS): با ارسال پالسهای الکتریکی ملایم به عضلات، به کاهش درد و اسپاسم عضلانی کمک میکند.
- لیزر درمانی کمتوان (Low-Level Laser Therapy – LLLT): با استفاده از نور لیزر برای تحریک ترمیم بافتی و کاهش التهاب.
- آموزشهای لازم برای حرکت صحیح بدن: فیزیوتراپیست به شما آموزش میدهد که چگونه در فعالیتهای روزمره (نشستن، ایستادن، بلند کردن اجسام) وضعیت بدنی صحیح را حفظ کنید تا از عود دیسک کمر جلوگیری شود.
داروهای تجویزی برای دیسک کمر
پزشک ممکن است داروهای قویتری را برای کنترل درد و التهاب تجویز کند:
- شلکنندههای عضلانی: در صورت وجود اسپاسم عضلانی شدید، داروهایی مانند متوکاربامول یا تیزانیدین برای شل کردن عضلات تجویز میشوند.
- داروهای نوروپاتیک: برای دردهای عصبی ناشی از فشار دیسک بر عصبها، داروهایی مانند گاباپنتین یا پرگابالین که بر روی مسیرهای درد عصبی تأثیر میگذارند، مؤثر هستند.
- داروهای ضد التهاب قویتر: NSAIDs تجویزی با دوز بالاتر ممکن است در موارد خاص مورد استفاده قرار گیرند.
- اپیوئیدها: فقط در موارد درد شدید و کوتاهمدت و با احتیاط فراوان، داروهای مسکن قویتر مانند کدئین یا اکسیکدون-استامینوفن تجویز میشوند، به دلیل خطر وابستگی و عوارض جانبی.
تزریقات درمانی دیسک کمر
اگر داروهای خوراکی و فیزیوتراپی به اندازه کافی مؤثر نباشند، تزریقات میتوانند تسکین موقتی اما قابل توجهی ایجاد کنند:
- تزریق اپیدورال کورتیکواستروئید: کورتیکواستروئیدها داروهای ضد التهاب قوی هستند که مستقیماً به فضای اپیدورال (اطراف نخاع و ریشههای عصبی) تزریق میشوند تا التهاب و درد عصبی را کاهش دهند.
- سایر تزریقات:
- تزریق پلاسمای غنی از پلاکت (PRP): استفاده از پلاسمای خود بیمار برای تحریک ترمیم بافتی.
- اوزون درمانی: تزریق گاز اوزون برای کاهش التهاب و درد.
- مهارکنندههای فاکتور نکروزدهنده تومور-آلفا (TNFi): این تزریقات میتوانند پروتئینهای التهابی خاصی را سرکوب کنند.
کایروپراکتیک دیسک کمر
کایروپراکتیک یک روش درمانی دستی است که بر تنظیم و همترازی ستون فقرات تمرکز دارد. متخصصان کایروپراکتیک با استفاده از حرکات و تکنیکهای خاص، به بهبود عملکرد ستون فقرات و کاهش فشار بر دیسکها کمک میکنند. شواهد نشان میدهد که کایروپراکتیک میتواند برای کمردردهای مزمن مؤثر باشد، اما اثربخشی آن در موارد حاد دیسک کمر نیاز به بررسی دقیقتر دارد.
طب سوزنی دیسک کمر
طب سوزنی، یک روش درمانی باستانی چینی است که شامل قرار دادن سوزنهای بسیار نازک در نقاط خاصی از بدن است. این روش میتواند با تحریک سیستم عصبی و ترشح اندورفینها (مسکنهای طبیعی بدن) به تسکین درد مزمن کمر و بهبود دیسک کمر کمک کند. اثربخشی طب سوزنی برای دیسک کمر متفاوت است و نمیتواند جایگزین درمانهای اصلی باشد.
سلول درمانی دیسک کمر
سلول درمانی، به خصوص استفاده از سلولهای بنیادی، یکی از جدیدترین و پیشرفتهترین روشهای درمانی برای دیسک کمر است. در این روش، سلولهای بنیادی (معمولاً از خود بیمار) به دیسک آسیبدیده تزریق میشوند تا فرآیند ترمیم و بازسازی بافت دیسک را تحریک کنند. این روش هنوز در مراحل تحقیقاتی و توسعه است و برای انتخاب کاندیدای مناسب نیاز به ارزیابی دقیق توسط پزشک متخصص دارد.
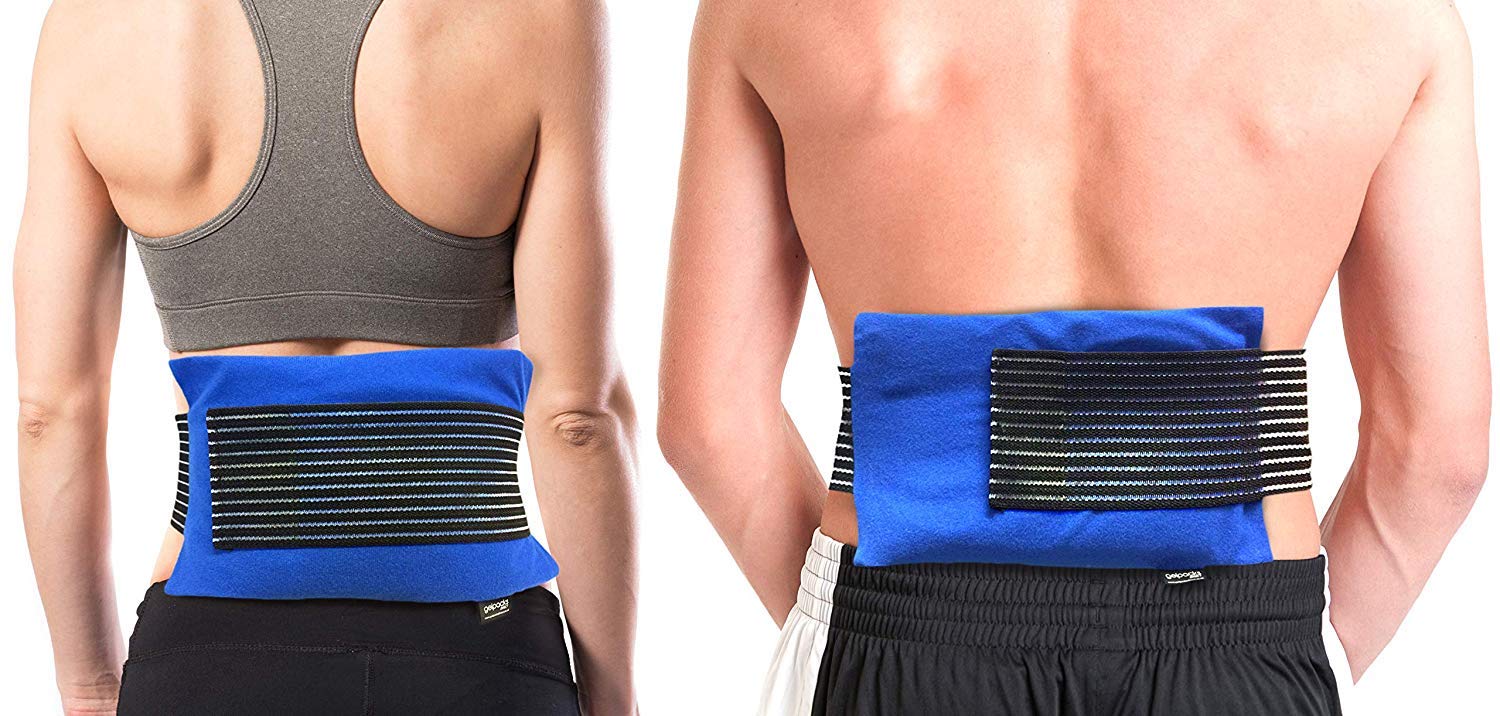
استفاده از کمربند طبی
استفاده از کمربند طبی برای دیسک کمر میتواند در مراحل حاد درد، به محدود کردن حرکت و ایجاد حمایت برای ستون فقرات کمک کند و در تسکین درد موقتی مؤثر باشد. با این حال، استفاده طولانیمدت از کمربند طبی توصیه نمیشود، زیرا میتواند منجر به ضعف عضلات مرکزی بدن شود. زمان و نحوه استفاده صحیح باید توسط پزشک یا فیزیوتراپیست تعیین شود.
درمان دیسک کمر مهره L4 L5 و سایر مهرهها
بیشترین موارد دیسک کمر در ناحیه مهرههای L4-L5 و L5-S1 (پایین کمر) رخ میدهد، زیرا این نواحی بیشترین بار و حرکت را تحمل میکنند. درمان دیسک کمر در این نواحی نیز از اصول کلی درمانهای غیرجراحی (فیزیوتراپی، دارو درمانی، تزریقات) پیروی میکند. تمرینات تقویتی خاص برای این ناحیه و اصلاح وضعیتهای بدنی نامناسب برای کاهش فشار بر این دیسکها اهمیت دوچندان دارد.
۵. جراحی دیسک کمر: راه حل نهایی برای موارد شدید
در حالی که اکثر بیماران با درمانهای غیرجراحی بهبود مییابند، در برخی موارد، جراحی دیسک کمر به عنوان آخرین راه حل ضروری میشود. تصمیم برای جراحی باید با دقت و پس از بررسی کامل توسط تیم پزشکی اتخاذ شود.
چه زمانی جراحی ضروری است؟
معمولاً جراحی زمانی توصیه میشود که:
- عدم پاسخ به درمانهای محافظهکارانه: اگر پس از ۶ ماه درمان دیسک کمر با روشهای غیرجراحی (مانند فیزیوتراپی، دارو درمانی و تزریقات)، همچنان درد شدید و علائم عصبی ادامه داشته باشد.
- ضعف پیشرونده عصبی: اگر ضعف عضلانی در پاها به تدریج بدتر شود.
- سندرم دم اسب: این یک وضعیت اورژانسی است که شامل بیحسی فزاینده در ناحیه کشاله ران و اطراف مقعد، همراه با اختلال در کنترل ادرار یا مدفوع میشود و نیاز به جراحی فوری دارد.
- درد شدید و ناتوانکننده: دردی که به شدت کیفیت زندگی فرد را تحت تأثیر قرار داده و با هیچ روش دیگری تسکین نمییابد.
انواع جراحی دیسک کمر
تکنیکهای جراحی دیسک کمر طی سالیان متمادی پیشرفت کردهاند و امروزه روشهای متنوعی برای ترمیم یا حذف دیسک آسیبدیده وجود دارد:
- دیسککتومی (Discectomy):
- میکرودیسککتومی (Microdiscectomy): این رایجترین نوع جراحی برای فتق دیسک است. جراح با استفاده از یک میکروسکوپ و ایجاد یک برش کوچک، بخشی از دیسک که به عصب فشار وارد میکند را برمیدارد. این روش کمتهاجمیتر است و دوره نقاهت کوتاهتری دارد.
- دیسککتومی باز: در موارد پیچیدهتر، جراح با برش بزرگتر و دید مستقیم، دیسک آسیبدیده را خارج میکند.
- فیوژن نخاعی (Spinal Fusion):در این روش، دو یا چند مهره ستون فقرات به یکدیگر جوش داده میشوند تا حرکت بین آنها از بین برود. این کار با استفاده از پیوند استخوان، صفحات فلزی، پیچها و میلهها انجام میشود. فیوژن نخاعی معمولاً زمانی انجام میشود که دیسک به شدت تخریب شده و ناپایداری در ستون فقرات وجود دارد. هدف، ایجاد ثبات و کاهش درد است، اما به قیمت از دست دادن مقداری از انعطافپذیری کمر.
- جراحی لیزری دیسک کمر (Percutaneous Laser Disc Decompression – PLDD):این یک روش کمتهاجمی است که در آن جراح با استفاده از یک سوزن ظریف، فیبر لیزر را وارد دیسک میکند. انرژی لیزر باعث تبخیر بخشی از هسته دیسک میشود که منجر به کاهش فشار داخل دیسک و در نتیجه کاهش فشار بر روی عصب میگردد. جراحی دیسک کمر با لیزر عمدتاً برای بیرونزدگیهای خفیف تا متوسط مناسب است و نه برای فتقهای بزرگ یا پارگیهای کامل.
- جایگزینی دیسک مصنوعی (Artificial Disc Replacement):در این روش، دیسک آسیبدیده به طور کامل برداشته شده و با یک دیسک مصنوعی فلزی یا پلاستیکی جایگزین میشود. مزیت اصلی این روش، حفظ حرکت در آن بخش از ستون فقرات است، بر خلاف فیوژن نخاعی که حرکت را محدود میکند. این جراحی برای همه بیماران مناسب نیست و انتخاب آن به عوامل متعددی بستگی دارد.
دوره نقاهت و مراقبتهای بعد از جراحی
دوره نقاهت پس از جراحی دیسک کمر بسته به نوع جراحی و وضعیت عمومی بیمار متفاوت است. معمولاً شامل موارد زیر میشود:
- استراحت اولیه: در روزهای اول پس از جراحی، استراحت و محدودیت در فعالیتهای فیزیکی ضروری است.
- فیزیوتراپی: بلافاصله یا کمی پس از جراحی، فیزیوتراپی برای تقویت عضلات، بهبود دامنه حرکتی و بازگشت به فعالیتهای عادی آغاز میشود.
- داروهای مسکن: برای کنترل درد پس از جراحی، داروهای مسکن تجویز میشوند.
- محدودیتهای فعالیت: برای چندین هفته یا ماه، بیمار باید از بلند کردن اجسام سنگین، خم شدن و پیچش تنه خودداری کند.
طول درمان دیسک کمر پس از جراحی
طول درمان دیسک کمر پس از جراحی نیز متغیر است. برای میکرودیسککتومی، بسیاری از بیماران ظرف چند هفته به فعالیتهای سبک بازمیگردند و بهبودی کامل ممکن است ۲ تا ۴ ماه طول بکشد. در جراحیهای پیچیدهتر مانند فیوژن نخاعی، دوره بهبودی طولانیتر است و ممکن است ۶ ماه تا یک سال یا حتی بیشتر طول بکشد تا استخوانها به طور کامل جوش بخورند و فرد به تواناییهای قبلی خود بازگردد.
تصمیم برای جراحی باید پس از مشورت کامل با جراح ارتوپد یا جراح مغز و اعصاب، بررسی دقیق مزایا، معایب و خطرات احتمالی، و در نظر گرفتن تمام گزینههای درمانی غیرجراحی اتخاذ شود.
۶. نقش تغذیه در بهبود و پیشگیری از دیسک کمر
تغذیه مناسب نه تنها به حفظ سلامت عمومی بدن کمک میکند، بلکه نقش بسیار مهمی در کاهش التهاب، تقویت استخوانها و بافتهای نرم، و حفظ وزن سالم برای بهبود و پیشگیری از دیسک کمر دارد. رژیم غذایی شما میتواند به معنای واقعی کلمه “سوخت” لازم برای ترمیم بدن و کاهش درد را فراهم کند.
غذاهای مفید برای دیسک کمر (ضد التهاب و غنی از مواد مغذی)
انتخاب غذاهای ضد التهاب و غنی از ویتامینها و مواد معدنی میتواند به کاهش فشار روی دیسکها و تسریع فرآیند بهبودی کمک کند:
- سبزیجات برگ سبز تیره: کلم پیچ، اسفناج، کلم بروکلی و سایر سبزیجات برگ سبز سرشار از آنتیاکسیدانها، ویتامین K، C و منیزیم هستند که همگی خاصیت ضد التهابی قوی دارند و برای سلامت استخوانها و بافتهای همبند مفیدند.
- اسیدهای چرب امگا ۳: ماهیهای چرب مانند سالمون، ماکرل و ساردین، گردو، دانه کتان و دانه چیا منابع عالی امگا ۳ هستند. امگا ۳ به طور گستردهای به دلیل خواص ضد التهابی خود شناخته شده است و میتواند به کاهش درد و التهاب ناشی از دیسک کمر کمک کند.
- غلات کامل: نان سبوسدار، برنج قهوهای، جو دوسر و کینوا به دلیل فیبر بالا و شاخص گلیسمی پایین، به کنترل قند خون کمک کرده و از التهاب پیشگیری میکنند.
- آب کافی: دیسکهای بین مهرهای عمدتاً از آب تشکیل شدهاند. هیدراته نگه داشتن بدن با نوشیدن آب کافی برای حفظ سلامت و انعطافپذیری دیسکها حیاتی است. کمآبی میتواند باعث خشکی و آسیبپذیری دیسکها شود.
- میوهها: انواع توتها (مانند بلوبری، توتفرنگی)، گیلاس، پرتقال و سایر میوههای رنگارنگ غنی از آنتیاکسیدانها و ویتامین C هستند که به مبارزه با التهاب و تقویت بافتهای همبند کمک میکنند.
- آووکادو: سرشار از چربیهای سالم، پتاسیم و فیبر است که به کاهش التهاب و حمایت از سلامت کلی بدن کمک میکند.
- زردچوبه و زنجبیل: این ادویهجات دارای خواص ضد التهابی قوی هستند. کورکومین موجود در زردچوبه و جینجرول در زنجبیل میتوانند به طور طبیعی به تسکین درد و کاهش التهاب کمک کنند. میتوانید آنها را به غذاها یا دمنوشهای خود اضافه کنید.
غذاهای مضر و تشدیدکننده التهاب
برخی از مواد غذایی میتوانند التهاب را در بدن افزایش دهند و علائم دیسک کمر را تشدید کنند. بهتر است مصرف این موارد را محدود یا از آنها اجتناب کنید:
- قندهای ساده و غذاهای شیرین: نوشابهها، آبمیوههای صنعتی، شیرینیجات، شکلات و دسرهای پرشکر میتوانند باعث افزایش التهاب در بدن شوند.
- غذاهای فرآوریشده و فستفود: چیپس، سیبزمینی سرخکرده، غذاهای کنسروی و آماده حاوی چربیهای ترانس، روغنهای هیدروژنه و مواد نگهدارنده هستند که همگی التهابزا محسوب میشوند.
- چربیهای اشباعشده و ترانس: در گوشتهای پرچرب، کره، روغنهای حیوانی و محصولات لبنی پرچرب یافت میشوند و میتوانند التهاب را افزایش دهند.
- گوشت قرمز زیاد: مصرف بیش از حد گوشت قرمز ممکن است با افزایش التهاب در بدن مرتبط باشد.
- نمک بالا: غذاهای پرنمک میتوانند منجر به احتباس آب و تشدید التهاب شوند.
- فرآوردههای لبنی (برای برخی افراد): در برخی افراد، مصرف لبنیات میتواند التهاب را افزایش دهد. در صورت مشاهده تشدید علائم با مصرف لبنیات، مشورت با متخصص تغذیه توصیه میشود.
اهمیت حفظ وزن مناسب
یکی از مهمترین عوامل در پیشگیری و درمان دیسک کمر، حفظ وزن مناسب است. هر کیلوگرم وزن اضافی، فشار قابل توجهی بر ستون فقرات، به ویژه دیسکهای کمری، وارد میکند. کاهش وزن حتی به مقدار کم میتواند به طور چشمگیری فشار روی دیسکها را کاهش داده و به تسکین درد و بهبود کیفیت زندگی کمک کند. رژیم غذایی متعادل و فعالیت بدنی منظم، دو رکن اصلی در کنترل وزن و کاهش خطر عود دیسک کمر هستند. تغذیه دیسک کمر به معنی حمایت از دیسکها و کل ستون فقرات از طریق رساندن مواد مغذی لازم و پرهیز از عوامل التهابزا است.
۷. پیشگیری از عود دیسک کمر: سبک زندگی سالم (کلید موفقیت بلندمدت)
رهایی از درد دیسک کمر یک مرحله است و پیشگیری از عود آن مرحلهای حیاتیتر برای بازگشت به زندگی فعال و حفظ سلامت طولانیمدت ستون فقرات. اتخاذ یک سبک زندگی سالم و آگاهانه، کلید موفقیت در این مسیر است.
حفظ وضعیت بدنی صحیح: در تمام فعالیتهای روزمره
وضعیت بدنی (پوسچر) صحیح، ستون فقرات را در تراز مناسب نگه میدارد و فشار بر دیسکها را به حداقل میرساند. این اصل باید در تمام فعالیتهای روزمره رعایت شود:
- نشستن: هنگام نشستن، مطمئن شوید که کمرتان صاف و شانهها به عقب متمایل هستند. از صندلی ارگونومیک با پشتیبانی خوب از گودی کمر استفاده کنید. هر ۳۰ تا ۶۰ دقیقه یک بار بلند شوید و کمی راه بروید یا کشش انجام دهید.
- ایستادن: هنگام ایستادن، وزن بدن را به طور مساوی روی هر دو پا تقسیم کنید. شکم را کمی به داخل بکشید و سر را در راستای ستون فقرات نگه دارید. اگر برای مدت طولانی میایستید، یک پا را روی یک چهارپایه کوچک قرار دهید و به تناوب پاها را عوض کنید.
- رانندگی: صندلی خودرو را طوری تنظیم کنید که زانوهایتان کمی بالاتر از باسن قرار گیرند و پشتیبانی خوبی از کمرتان داشته باشد. در سفرهای طولانی، هر ۱-۲ ساعت یک بار توقف کرده و پیادهروی کنید.
- بلند کردن اجسام: همیشه از زانوها خم شوید و کمر را صاف نگه دارید. جسم را نزدیک بدن خود نگه دارید و از پیچش ناگهانی کمر خودداری کنید. اگر جسمی بیش از حد سنگین است، از دیگران کمک بگیرید.
ورزش منظم و تقویت عضلات مرکزی بدن
عضلات قوی شکم و کمر (عضلات مرکزی یا Core Muscles)، مانند یک کمربند محافظ طبیعی عمل کرده و از ستون فقرات حمایت میکنند. ورزش منظم و هدفمند برای تقویت این عضلات، برای پیشگیری از عود دیسک کمر حیاتی است:
- تمرینات تقویتی: ورزشهایی مانند پیلاتس، یوگا و تمرینات تخصصی فیزیوتراپی (مانند ورزشهای ویلیامز و مککنزی) برای تقویت عضلات شکم، پشت و باسن بسیار مؤثر هستند.
- تمرینات کششی: کششهای منظم به حفظ انعطافپذیری ستون فقرات و کاهش سفتی عضلات کمک میکنند.
- فعالیتهای هوازی ملایم: پیادهروی، شنا و دوچرخهسواری (با تنظیم ارگونومیک دوچرخه) از فعالیتهای هوازی کمفشار هستند که به بهبود گردش خون، حفظ وزن مناسب و سلامت کلی ستون فقرات کمک میکنند.
کنترل وزن: اهمیت شاخص توده بدنی (BMI)
اضافه وزن، به خصوص چاقی شکمی، بار اضافی قابل توجهی بر دیسکهای کمری وارد میکند. حفظ شاخص توده بدنی (BMI) در محدوده سالم (۱۸.۵ تا ۲۴.۹) به طور چشمگیری فشار بر ستون فقرات را کاهش داده و از عود دیسک کمر پیشگیری میکند. رژیم غذایی متعادل و ورزش منظم، بهترین راهکار برای کنترل وزن است.
ترک سیگار: تاثیر سیگار بر سلامت دیسکها
سیگار کشیدن به دلایل متعددی برای سلامت دیسکها مضر است. نیکوتین باعث تنگ شدن عروق خونی میشود و جریان اکسیژن و مواد مغذی به دیسکها را کاهش میدهد. این امر منجر به دهیدراته شدن و تحلیل رفتن زودرس دیسکها میشود و آنها را مستعد آسیبپذیری و پارگی میکند. ترک سیگار یکی از مهمترین اقداماتی است که میتوانید برای بهبود و پیشگیری از مشکلات دیسک کمر انجام دهید.
مدیریت استرس: تاثیر استرس بر تنش عضلانی
استرس مزمن میتواند منجر به تنش و اسپاسم در عضلات پشت و گردن شود که خود میتواند درد کمر را تشدید کند یا خطر آسیب دیسک را افزایش دهد. تکنیکهای مدیریت استرس مانند مدیتیشن، تنفس عمیق، یوگا و گذراندن وقت در طبیعت میتوانند به کاهش تنش عضلانی و بهبود سلامت عمومی کمک کنند.
آیا دیسک کمر خوب میشود؟
این سوالی است که ذهن بسیاری از افراد درگیر را به خود مشغول میکند. خبر خوب این است که در اکثر موارد، دیسک کمر، به خصوص در مراحل اولیه، با درمانهای محافظهکارانه و تغییر سبک زندگی به طور قابل توجهی بهبود مییابد و علائم آن کاهش پیدا میکند یا کاملاً از بین میرود. حتی در بسیاری از موارد فتق دیسک، بدن توانایی ترمیم خود را دارد و دیسک به مرور زمان بهبود مییابد. اگرچه ممکن است دیسک به طور کامل به حالت قبل از آسیب خود بازنگردد، اما درد و علائم عصبی میتوانند برطرف شوند و فرد به زندگی عادی خود بازگردد. در موارد شدیدتر که نیاز به جراحی است، نیز درصد بالایی از بیماران با عمل جراحی بهبودی کامل پیدا میکنند. بنابراین، با تشخیص زودهنگام، درمان مناسب و پیگیری یک سبک زندگی سالم، بله، میتوان از دیسک کمر خلاص شد و بهبودی را تجربه کرد، هرچند ممکن است نیاز به مراقبت مادامالعمر برای پیشگیری از عود باشد.